Een zoönose is een infectieziekte die van dier op mens kan overgaan.
Zoönosen begeven zich per definitie op het grensvlak van mensen, dieren en het milieu en als jager heb je hier dus mee te maken, wij willen U informeren over de meest voorkomende ziekten waar U als jager mee geconfronteerd mee kunt worden.
In Nederland voorkomende zoönosen zijn de ziekte van Lyme, Q-koorts, toxoplasmose, salmonellose en vogelgriep. Ongeveer twee derde van de verwekkers van infectieziekten is afkomstig van dieren. Mensen kunnen er op verschillende manieren mee besmet rakenː via voedsel of water of lucht, en via direct contact met besmette dieren of besmet dierlijk materiaal zoals mest. Ook kunnen verwekkers van zoönosen via teken en muggen worden overgebracht.
Jacht en besmettelijke ziekten
Rundertuberculose
Rundertuberculose is een zoönose. Dit betekent dat de bacterie kan worden overgedragen van dier op mens en bij de mens ziekte kan veroorzaken. Nederland is sinds 1999 officieel vrij van rundertuberculose, uitbraken kunnen af en toe nog wel voorkomen
Mycobacteriën komen veel voor en komen voor bij alle diersoorten.
Sommige pathogene soorten die worden geclassificeerd als onderdeel van het mycobacterium tuberculosis-complex, komen voor als zoönosen, zoals Mycobacterium bovis, de veroorzaker van rundertuberculose (rundertuberculose). Deze ziekteverwekker wordt via ongepasteuriseerde melk op de mens overgedragen. Andere dieren zoals katten, honden, schapen, varkens en geiten en wilde dieren (herten, dassen , lynxen ) zijn ook vatbaar voor Mycobacterium bovis .
De infectie kan maanden tot jaren symptoomvrij blijven en gedurende deze tijd kan het worden overgedragen op andere dieren en mensen.
Immuun-gecompromitteerde personen kunnen ernstig ziek worden en aan deze infectie overlijden.
Zie meer informatie:
Folder rundertuberculose (boviene tuberculose) Pdf
Informatie over de ziekte en de procedures van de NVWA voor dierhouders
Brucellose is een besmettelijke dierziekte veroorzaakt door de bacterie Brucella canis. De ziekte kan voorkomen bij geïmporteerde honden en is besmettelijk voor honden en voor de mens. Wanneer dierenartsen en laboratoria besmetting van Brucella canis vaststellen, moeten zij dit melden bij de NVWA.
Eind 2016 is voor het eerst in Nederland bij enkele honden een infectie met de bacterie Brucella canis vastgesteld. De bacterie is meegekomen met honden uit Oost-Europa. Ondanks een (langdurige) behandeling met antibiotica kan Brucella canis hardnekkig aanwezig blijven en van tijd tot tijd weer door de hond uitgescheiden worden.
Begin 2019 heeft een dierenarts een hond met serieuze rugklachten getest op Brucella canis en heeft de positieve uitslag gemeld bij de NVWA. De NVWA heeft onderzoek gedaan op de fokkerij en alle aanwezige honden onderzocht. Enkele nakomelingen van de besmette hond die nog op het bedrijf waren bleken seropositief. De kennel is geblokkeerd de besmette honden zijn geëuthanaseerd.
Hoe herkent u een Brucella canis bij honden?
U herkent Brucellose bij honden vooral aan voortplantingsstoornissen.
Symptomen bij honden
Bij teven zijn de belangrijkste verschijnselen:
• abortus, meestal in de 7de tot 9de week van de dracht
• dood of zwak geboren puppy’s
Bij reuen zijn de belangrijkste verschijnselen:
• ontsteking in bijbal, testikel of prostaat
• onvruchtbaarheid
• pijn en moeilijkheden met plassen en ontlasten
Hiernaast kunnen ook rugklachten en gewrichtsklachten voorkomen. Tot nu toe is serieuze rug- en/of nekpijn het meest voorkomende verschijnsel dat bij de honden in Nederland is gevonden. Bij röntgenonderzoek worden dan tussenwervelafwijkingen gezien die niet lijken te verbeteren met de gebruikelijke therapieën.
Hoe raken honden besmet?
Het is voornamelijk een dek-infectie. Het sperma van de reu brengt de besmetting over.
De bacterie wordt in hoge mate uitgescheiden in de foetus, placenta, vruchtwater en vaginale uitvloeiing na een abortus of doodgeboorte. Direct contact van de bacterie met de slijmvliezen kan een besmetting veroorzaken.
Pups kunnen al tijdens de dracht of via de moedermelk besmet raken.
Ook direct contact van de slijmvliezen met vaginale uitvloeiing tijdens loopsheid, urine, speeksel, neus- en ooguitvloeiing en ontlasting kan een besmetting veroorzaken.
Ondanks een (langdurige) behandeling met antibiotica kan Brucella canis hardnekkig aanwezig blijven en van tijd tot tijd weer door de hond worden uitgescheiden.
Symptomen bij mensen
Overdracht van hond naar mens is weinig beschreven en lijkt wereldwijd niet veel voor te komen. Tot op heden zijn er geen meldingen van besmetting bij mensen in Nederland, ook niet bij mensen die intensief contact hadden met besmette honden. In de afgelopen 50 jaar is in de literatuur een klein aantal patiënten beschreven. In de literatuur is langdurige onbegrepen koorts de meest beschreven klacht.
Meldingsplicht
Dierenartsen en laboratoria zijn verplicht een besmetting van Brucella canis bij honden te melden bij de NVWA. Dit kan via het landelijk meldpunt dierziekten op telefoonnummer (045) 546 31 88. De meldingsplicht is gebaseerd op de Regeling preventie, bestrijding en monitoring van besmettelijke dierziekten en zoönosen en TSE’s.
Zie ook
• Melden dierziekte
• Veterinair Microbiologisch Diagnostisch Centrum Universiteit Utrecht Brucella canis
• RIVM Brucellose
Miltvuur of antrax wordt veroorzaakt door de miltvuurbacterie: Bacillus anthracis. De ziekte is bij mensen en dieren al heel lang bekend: het was een van de tien plagen van Egypte in de tijd van Mozes.
Wat is antrax?
Antrax of miltvuur is een zoönose die wordt veroorzaakt door de miltvuurbacterie Bacillus anthracis. In Nederland komt miltvuur eigenlijk niet meer voor. Vooral in grote delen van Afrika komt miltvuur nog veel voor. Dit heeft voor een groot deel te maken met het ontbreken van goede en vaak kostbare diergezondheidsprogramma’s. De gewoonte om dood gevonden dieren op te eten vormt een groot risico op het krijgen van de ziekte.
Ziekteverschijnselen
Bij mensen komen drie vormen van miltvuur voor: de longvorm, de huidvorm en de systemische vorm.
De huidvorm is de vorm van miltvuur die in 95% van de gevallen voorkomt en het is de minst ernstige vorm. Het ontstaat na besmetting via de huid. Er vormt zich een pijnloos, jeukend bultje op de handen, in de nek of het gezicht. Na 2-3 dagen gaat dit over in een blaartje en daarna in een zweer die bedekt wordt met een zwarte korst. Daaromheen ontstaat vaak een flinke zwelling en een krans van blaasjes. Nadat de korst weg is, blijft een permanent litteken over. Soms gaat de huidzweer gepaard met hoofdpijn en koorts. Behandeling met antibiotica zorgt er niet voor dat de zweren sneller genezen, maar voorkomt wel sterfte. Als er niet behandeld wordt, kan de ziekte in 10 tot 20% van de gevallen dodelijk verlopen.
De longvorm wordt ook wel ‘wolsorteerdersziekte’ genoemd. Deze vorm ontstaat door inademing van de sporen. Eerst ontstaat een ‘gewone verkoudheid’, maar na 2 tot 4 dagen treedt kortademigheid op. Dit gaat gepaard met hoge koorts en het opgeven van bloed. Zelfs bij behandeling met antibiotica overlijden de meeste patiënten binnen 24 uur.
Na het eten van met de miltvuurbacterie besmet voedsel kan de darmvorm ontstaan, die twee verschillende beelden heeft: de zogenaamde abdominale vorm (abdomen = buikholte) en de orofaryngeale vorm (orofaryngeaal = van mond en keel). In het eerste geval ontstaan misselijkheid en koorts, die overgaan in bloederige diarree en heftige buikpijnen. In het tweede geval ontstaat ook koorts, maar nu gaat het gepaard met moeilijk slikken, lymfklierzwelling in de nek en bloedvergiftiging, waaraan zo’n 50% van de patiënten uiteindelijk (ongeacht behandeling) sterft.
Besmetting en preventie
Bacillus anthracis kan op verschillende manieren de mens besmetten. Het inademen van sporen na het opgraven van een besmet kadaver is een mogelijkheid. Of via wondjes in de huid kunnen mensen zich besmetten. Ook het eten van onvoldoende verhit, besmet vlees, is een mogelijke route. Tenslotte zouden sporen expres verspreid kunnen worden bij bioterroristische aanvallen, bijvoorbeeld via ‘poederbrieven’. Die sporen worden dan ook ingeademd. De dosis die nodig is om ziek te worden, is niet bekend en is per persoon en per infectieroute verschillend.
De bacterie gaat onder bepaalde omstandigheden, bijvoorbeeld in een kadaver, sporen vormen. Dat is een soort slaaptoestand van de bacterie, waardoor die gedurende vele jaren kan overleven. Als de omstandigheden voor de bacterie gunstig worden (vrij hoge temperatuur en hoge luchtvochtigheid), gaan de sporen weer ontkiemen en kunnen de bacteriën zich gaan vermenigvuldigen.
In Nederland komt miltvuur eigenlijk niet meer voor. Wat we er in Nederland nog van kennen zijn de zogenoemde ‘miltvuurbosjes’. Dit zijn bosjes van bomen en struikgewas die boven op een met miltvuur besmet begraven kadaver staan, vaak midden in een weiland. Deze bosjes zijn vroeger geplant om te voorkomen dat mensen deze kadavers per ongeluk weer op zouden graven. Omdat miltvuursporen vele jaren lang levensvatbaar blijven, is het verstandig deze bosjes nooit om te gooien en vervolgens de bodem om te woelen, bijvoorbeeld om er huizen op te zetten.
Het blijft echter van belang dat personen die beroepshalve omgaan met dierlijk materiaal (leerlooiers, wolsorteerders etc.) tijdens hun werkzaamheden beschermende kleding, handschoenen en mondkapjes dragen. Dierenartsen moeten bij dieren die plotseling dood in de wei worden gevonden ook altijd rekening houden met de mogelijkheid van een miltvuurbesmetting. Voor mensen is er geen vaccin beschikbaar in Nederland.
Hoe vaak komt antrax voor in Nederland?
In de eerste helft van de vorige eeuw kwam miltvuur nog regelmatig in Nederland voor, maar sinds de invoering van de destructiewet in de vijftiger jaren is het aantal gevallen zeer drastisch afgenomen. Dat betekent niet dat de ziekte helemaal nooit meer voorkomt in ons land, maar wel dat het uiterst zeldzaam is geworden. In totaal werden sinds 1976 (toen de ziekte meldingsplichtig werd) slechts zeven gevallen van miltvuur bij mensen gemeld. In andere delen van de wereld komt miltvuur nog wel veelvuldig voor.
LCI Richtlijnen
• LCI-richtlijn Antrax
Tularemie is een zoönose (ziekte die van dier naar mens kan overgaan) die met name op het noordelijk halfrond voorkomt. In Nederland is de ziekte lang niet aangetoond, maar sinds 2013 worden in Nederland besmette hazen gevonden en is een aantal gevallen van tularemie bij mensen beschreven.
De bacterie kan voorkomen bij een groot aantal diersoorten zoals zoogdieren, insecten en amoeben. Konijnen, hazen en knaagdieren (vooral woelmuizen) vormen het belangrijkste reservoir.
Insecten kunnen de ziekte overbrengen van dieren naar andere dieren en naar mensen. De bacterie komt het vaakst ons lichaam binnen via wondjes in de huid of via insectenbeten. De plaats waar het insect gestoken heeft wordt dan rood en gaat zwellen. Dit gaat gepaard met koorts.
De incubatietijd (periode tussen het moment van infectie en het zichtbaar worden van ziekteverschijnselen) is één tot tien dagen.
Tularemie in Europa
Tularemie komt alleen voor op het Noordelijk halfrond. In Europa komt de ziekte endemisch voor in de Scandinavische landen. Sinds een aantal jaren wordt tularemie in een aantal Europese landen vaker vastgesteld en het lijkt er sterk op dat de ziekte zich uitbreidt.
Opkomende zoönose
Ook in Nederland is tularemie mogelijk een opkomende zoönose. Tussen 1953 en 2011 zijn geen humane of dierlijke gevallen beschreven die zijn opgelopen in Nederland, maar sinds 2011 is achtmaal een in Nederland verkregen infectie van tularemie vastgesteld bij de mens.
Voorkomen van besmetting
Jagers en andere mensen die in contact komen met hazen en andere mogelijk besmette dieren, kunnen het risico op infectie beperken door het nemen van een aantal voorzorgsmaatregelen. Bij het oppakken van zieke en dood gevonden hazen wordt geadviseerd een mondkapje op te zetten en met handschoenen te werken. Aangeraden wordt om dergelijke hazen voor onderzoek naar het DWHC te sturen.
Meldplicht
In Nederland is tularemie bij mensen momenteel niet meldingsplichtig, bij dieren is dit wel het geval en moeten verdenkingen en positieve laboratoriumuitslagen bij de Nederlandse Voedsel en Warenautoriteit (NVWA) worden gemeld.
Vossenlintworm (Echinococcus multilocularis) leeft in de darmen en is 1 tot 4 mm lang. De vos is de eindgastheer, maar ook honden en katten kunnen eindgastheer zijn.
Bij tussengastheren leeft de parasiet als ‘blaasworm’, dat wil zeggen het stadium als larve. Als tussengastheer treden (wilde) knaagdieren op, maar soms ook mensen. De mens kan alveolaire (blaasvormige) echinokokkose oplopen door eieren van de vossenlintworm op te nemen.
Besmetting
Naast vossen kunnen honden of eventueel katten, die een besmet wild knaagdier opeten ook eindgastheer zijn. De lintworm die in vossen of deze huisdieren ontstaat, zal eitjes uitscheiden die met de ontlasting in de omgeving terecht komen.
Van deze lintwormsoort kan de mens tussengastheer zijn. Tussengastheren besmetten zich door het opeten van eitjes die in het milieu terecht komen. Besmetting van mensen kan optreden doordat eitjes in de ontlasting van vossen, die in het milieu terecht gekomen zijn, op voedsel terecht komen dat niet verhit wordt. Bijvoorbeeld wilde bessen of paddenstoelen uit het bos. Ook via de ontlasting van besmette honden en (in mindere mate) katten kunnen de eitjes in de omgeving terecht komen. Door bijvoorbeeld tuinieren komt de mens in contact met de besmette aarde en kunnen de eitjes worden overgebracht.
De hond kan door zijn vacht te likken gemakkelijk de plakkerige eitjes vanonder zijn staart over zijn hele lichaam uitsmeren. Door het aaien van, of gelikt worden door een besmette hond kan deze lintwormsoort ook worden overgebracht.
Preventie
De vossenlintworm is in de vos moeilijk te bestrijden. Wel kunnen mensen het risico om eitjes binnen te krijgen beperken. Daarom wordt het afgeraden om rauwe bessen (bijvoorbeeld bramen) of paddenstoelen te eten die groeien op de plaatsen waar vossen leven en in die gebieden in Nederland waar lintworm bij de vos is aangetoond (delen van Zuid-Limburg en Oost-Groningen). Ook wordt het afgeraden om dode vossen aan te raken wanneer men die vindt. Er wordt aangeraden om in deze gebieden handschoenen te gebruiken bij tuinieren.
Verspreiding en frequentie
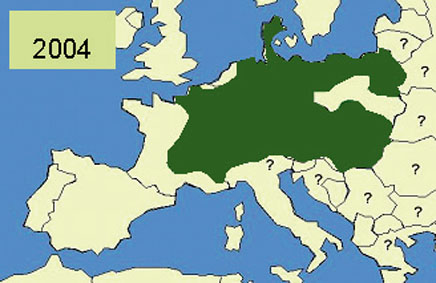
Vossen in Centraal-Europa zijn al tientallen jaren dragers van de vossenlintworm. In dit gebied treden bij de mens infecties op met echinokokkose, hoewel niet vaak. Een enkele keer worden ook honden en katten in Centraal-Europa drager van deze lintworm. Sinds 1997 wordt de vossenlintworm ook in ons land bij vossen gevonden, tot nu toe alleen in Zuid-Limburg en Oost-Groningen. Het aantal besmette vossen in Nederland neemt echter toe.
Verspreiding van E. multilocularis bij vossen in Europa tot 2004 (bron Echinoreg).
Ziekteverschijnselen dier
Vossen of andere eindgastheren van de worm in de darm worden niet ziek. Knaagdieren met cysten van E. multilocularis gaan wel vaak eerder dood aan de grote hoeveelheid blazen in hun lichaam.
Ziekteverschijnselen mens
Infectie met E. multilocularis heeft een kwaadaardiger verloop dan infectie met E. granulosus. Grootte, plaats en groeisnelheid van het larvale stadium bepalen welke symptomen op de voorgrond treden. De infectie begint bijna altijd in de lever; in meer dan 90% van de gevallen vormen zich hier de afwijkingen. Het larvale stadium van E. multilocularis groeit invasief door in andere organen en bloedvaten. Ondanks alle schade die aangericht wordt, kan het toch wel 5-15 jaar duren voordat klachten duidelijk naar voren komen. Bij een ernstige aantasting van de lever zonder behandeling is de kans groot dat de patiënt hieraan overlijdt.
Meer informatie
De Wasbeer rondworm aylisascaris procyonis is een worm die leeft in wasberen. Deze parasiet is mogelijk ziekmakend voor mensen. Het RIVM Rijksinstituut voor Volksgezondheid en Milieu doet onderzoek naar het voorkomen van deze worm in Nederland. De wasbeer is in Nederland een geïntroduceerde soort. Inmiddels komt er ook voortplanting van de wasbeer voor in Nederland. Het vermoeden is dat zonder ingrijpen de wasbeer zich over een groot deel van Nederland zal verspreiden. Daarnaast wordt er in Nederland ook nog een onbekend aantal wasberen als huisdier gehouden.
Wat is Baylisascaris procyonis?
Spoelwormen zijn veelvoorkomende en bekende parasieten van zoogdieren. Baylisascaris procyonis (B. procyonis) is een spoelworm die voorkomt bij wasberen. Hij kan echter ook vogels en vele andere zoogdieren, waaronder de mens, infecteren en dan in sommige gevallen leiden tot larva migrans. Het is nog niet bekend hoe vaak Baylisascaris procyonis bij wasberen in Nederland voorkomt. Wel is de spoelworm inmiddels enkele keren vastgesteld bij wilde wasberen uit Nederland.
Ziekteverschijnselen bij mensen
Vergelijkbaar met een infectie met Toxacara canis, de spoelworm bij de hond, zijn waarschijnlijk de meeste infecties met Baylisascaris procyonis bij mensen asymptomatisch.
Hoewel ziekte bij de mens dus niet vaak voorkomt, kan het, als het voorkomt, wel ernstig zijn. De larva migrans die kan ontstaan kan de oorzaak zijn voor ernstige, soms zelfs fatale, neurologische klachten. Ook bijvoorbeeld oogklachten zijn beschreven. Welke klachten zich ontwikkelen hangt waarschijnlijk af van de hoeveelheid eieren die zijn opgenomen (infectiedosis). Jonge kinderen (van 1-4 jaar) lopen een extra risico, omdat zij vaak vreemde voorwerpen/aarde in hun mond stoppen/opeten. In de Verenigde Staten, waar Baylisascaris waarschijnlijk veel vaker voorkomt, zijn in ieder geval 10 fatale gevallen bekend van jonge kinderen met ernstige schade aan het zenuwstelsel.
Ziekteverschijnselen bij dieren
Bij wasberen zelf geeft Baylisascaris procyonis meestal geen verschijnselen, tenzij een wasbeer zoveel wormen heeft dat de dunne darmen gedeeltelijk of geheel verstopt raken. Dit gebeurt vaker in jonge wasberen, omdat jonge wasberen vaak veel wormen in de darmen hebben.
Baylisascaris procyonis wordt soms ook in andere dieren gevonden, bijvoorbeeld honden, eventueel samen met andere wormen, die bij de hond kunnen voorkomen zoals Toxocara canis (spoelworm van de hond). Indien een wasbeer als huisdier wordt gehouden, is het dus van belang ook eventuele andere huisdieren tegelijkertijd te ontwormen met de wasbeer. In vogels en zoogdieren anders dan wasberen, kunnen larvae migrans ontstaan die voor neurologische klachten kunnen zorgen.
Besmetting en preventie
Mensen kunnen zichzelf besmetten als ze eitjes van Baylisascaris procyonis binnenkrijgen, bijvoorbeeld als ze in aanraking komen met de mest van geïnfecteerde wasberen. Mensen kunnen ook worden besmet door eitjes die vastgeplakt zitten aan de vacht en die via de handen en mond worden opgenomen.
Levenscyclus Baylisascaris procyonis
Volwassen Baylisascaris wormen zijn beige/lichtbruin en kunnen 11 cm (mannetjes) tot 22 cm (vrouwtjes) lang worden. De eitjes zijn ellipsvormig, bruin en met het blote oog niet te zien. Vrouwelijke wormen produceren ongeveer 115 000-179 000 eitjes per worm per dag in de dunne darm van wasberen. Dit betekent dat per wasbeer er miljoenen eitjes per dag kunnen worden uitgescheiden met de mest. Jonge wasberen scheiden vaak meer eitjes uit dan volwassen dieren. De eitjes ontwikkelen zich in 2-4 weken (afhankelijk van de temperatuur en de luchvochtigheid) tot een infectieus stadium en kunnen jarenlang infectieus blijven in de omgeving.
Jonge wasberen worden vaak besmet door het opnemen van Baylisascaris eitjes, bijvoorbeeld van hun moeders vacht of van een besmet nest, terwijl oudere wasberen vaak besmet raken door het opnemen van larven in de tussengastheren (meestal knaagdieren). In jonge wasberen ontwikkelen de eitjes zich tot volwassen wormen in 50-76 dagen (=prepatente periode). In wasberen die besmet raken met het larvale stadium, kunnen volwassen, patente wormen ontstaan binnen 32-38 dagen. De eitjes die deze volwassen wormen uitscheiden, kunnen vervolgens weer worden opgenomen door wasberen, direct of indirect, via bijvoorbeeld knaagdieren, waardoor de cyclus weer rond is.
De grootste risicogroep voor besmetting met Baylisascaris procyonis zijn jonge kinderen van 1-4 jaar oud, omdat zij de neiging hebben vreemde voorwerpen/aarde in hun mond te stoppen. Voorkomen dat kinderen in aanraking komen met wasberen, hun mest of met aarde die mogelijk besmet is door wasberen, is daarom van groot belang. Algemene hygiëne zoals handen wassen na buitenactiviteiten en voor het eten is belangrijk.
Wasberen die als huisdier worden gehouden, moeten regelmatig worden ontwormd om het risico op besmetting van de omgeving zo laag mogelijk te houden. Ontlasting van wasberen die als huisdier worden gehouden, moet niet met het GFT-afval worden afgevoerd, omdat het dan een risico zou zijn dat de eitjes over een groot gebied worden verspreid.
Hoe vaak komt Baylisascaris procyonis voor?
Wasberen komen in sommige regio’s, bijvoorbeeld Limburg, steeds vaker voor in het wild. In andere regio’s worden ze sporadisch waargenomen, maar dit zijn waarschijnlijk ontsnapte of losgelaten wasberen. Daarnaast is in 2013 een schatting gemaakt dat waarschijnlijk enkele honderden wasberen in Nederland als huisdier worden gehouden. Het is onbekend hoe vaak Baylisascaris procyonis bij deze wasberen voorkomt.
Wasberen komen oorspronkelijk uit Noord- en Centraal-Amerika, waar de prevalentie van Baylisascaris procyonis in sommige endemische gebieden meer dan 80% is. Wilde wasberen (met Baylisascaris procyonis) zijn in het verleden geïntroduceerd in delen van Europa en Azië. In grote gebieden van Europa heeft de wasbeer zich nu gevestigd, bijvoorbeeld in Duitsland, waar er geschat wordt dat er meer dan 100 000 wilde wasberen voorkomen. Uit onderzoek blijkt dat in Duitsland in sommige gebieden tot wel 71% van de wasberen besmet is met Baylisascaris procyonis. De populatie wasberen in Limburg wordt waarschijnlijk gevoed vanuit Duitsland en/of België.
Wasberen gebruiken van nature “latrines” om te defeceren, en op deze verzamelplaatsen is de kans het grootst om besmet te raken met Baylisascaris eitjes. Omdat eitjes lange tijd infectieus blijven, zijn deze latrines belangrijke, langdurige bronnen voor besmetting van zowel wasberen als andere paratenische gastheren (tussengastheren).
Baylisascaris-soorten bij andere dieren
Naast B. procyonis zijn er nog andere Baylisascaris soorten bekend: bij stinkdieren komt B. columnaris voor, bij beren B. transfuga en bij dassen B. melis. Baylisascaris procyonis is een zoönose, van de andere soorten is dit nog onbekend. Uit onderzoek van het RIVM Rijksinstituut voor Volksgezondheid en Milieu blijkt dat B. columnaris grote genetische overeenkomsten heeft met B. procyonis. Dit zou een potentieel zoönotisch risico kunnen betekenen, omdat in Nederland stinkdieren gevonden zijn die ernstig geïnfecteerd waren met B. columnaris. Ontwormen en een goede hygiëne zijn dus ook bij stinkdieren erg belangrijk.
Meer informatie:
Trichinellose bij mensen wordt veroorzaakt door de larven van Trichinella, een rondworm van vele diersoorten, inclusief de mens. Er zijn elf Trichinella soorten beschreven, waarvan T. spiralis de meest bekende is, die vooral voorkomt bij het varken.
Besmetting Trichinellose
De worm (van enkele millimeters lang) leeft slechts een paar weken in de dunne darm van de gastheer. Daar paren mannelijke en vrouwelijke wormen. De vrouwtjes zijn levendbarend. De larven die geboren worden, gaan op trektocht door het lichaam. In het lichaam nestelen ze zich uiteindelijk ergens in de spieren (spiertrichinen), met een voorkeur voor de middenrifspier, tongspier, kauwspier, oogspier en de spieren van rug en lendenen. Daar vormt zich bij de meeste Trichinella soorten een kapsel om de larve, die daarna jarenlang kan overleven. Wanneer een volgende gastheer besmet vlees op eet, zullen er uit de ingekapselde larven weer wormen groeien in de dunne darm en begint de cyclus van voren af aan.
Er zijn twee cycli van Trichinella overdracht, één waarin besmette wilde dieren elkaar besmetten en één waarin landbouwhuisdieren besmet raken. De mens kan via beide wegen besmet raken door het eten van onvoldoende verhit vlees. Varkensvlees, paardenvlees en wild zwijn zijn mogelijke bronnen van besmetting. Varkens eten alles en kunnen daardoor gemakkelijk een besmet (knaag)dier binnen krijgen.
Het risico van Trichinella-infecties is één van de redenen waarom varkens geen restaurantafval mogen eten: ze zouden zo besmet vlees kunnen eten en zelf besmettelijk worden voor de mens. Paarden zijn weliswaar geen vleeseters maar blijkbaar krijgen ze toch wel eens het kadaver van een besmette muis of ander klein dier binnen.
In Nederland is het risico op besmetting via deze vleessoorten minimaal, omdat de meeste varkens geen kans lopen om besmet te raken door de wijze van huisvesting (de meeste varkens zitten binnen, in stallen waar geen ongedierte komt) en omdat ieder van deze dieren getest wordt op het slachthuis. Het eten van meer exotische wildsoorten, of wild dat niet gekeurd is, vormt echter wel een risico wanneer het vlees onvoldoende verhit is.
Preventie Trichinellose
Preventie is Europees geregeld, waarbij iedere EU European Union lidstaat moet voldoen aan de Europese regelgeving. Dit betekent dat op landelijke schaal dieren worden onderzocht en gekeurd via de vleeskeuring op het slachthuis. Hierbij wordt al het varkensvlees en al het geïmporteerde paardenvlees gecontroleerd op de afwezigheid van spiertrichinen. Wilde zwijnen worden voor consumptie gecontroleerd op een Trichinella-besmetting indien ze via de groothandel worden verhandeld.
Daarnaast gaan bij langdurig invriezen (langer dan tien dagen) bij –20 graden Celsius alle in Nederland levende trichinen dood. Verhitting zorgt ook voor het doden van de spierlarven. Al het vlees is veilig zolang het maar goed verhit wordt. Gerookte - en rauwe produkten zoals rauwe hammen en salamiworsten zijn wel een mogelijke bron van Trichinella, indien het vlees niet is gecontroleerd.
Verspreiding en frequentie van Trichinellose
Trichinella komt wereldwijd voor. In West- Europa komt Trichinella eigenlijk niet meer voor bij varkens, die binnen worden gehuisvest. Sinds 1926 is de Nederlandse varkensstapel vrij van Trichinella spiralis. Bij in het wild levende dieren (wilde zwijnen, vossen) komt nog wel trichinellose voor. Weliswaar zijn dat in het algemeen andere Trichinella-soorten, maar ook die zijn in meer of mindere mate besmettelijk voor de mens. Zolang er Trichinella voorkomt bij het wild in Nederland blijft zorgvuldige controle noodzakelijk, zeker nu er de laatste jaren meer varkens worden gehouden in biologische- of scharrelvarkenshouderijen waar de dieren naar buiten kunnen. Theoretisch zouden deze varkens zich dan kunnen besmetten door het eten van kleine wilde dieren die de Trichinella larven bij zich dragen (ratten, muizen ed.).
De gevallen van humane infectie met Trichinella in Nederland zijn tot op heden allemaal opgelopen in het buitenland. In andere Europese landen (Frankrijk, Italië en Turkije) zijn Trichinella uitbraken beschreven door consumptie van besmet wild zwijn, varkens- of paardenvlees. In Frankrijk ontstond bijvoorbeeld een uitbraak van trichinellose onder ruim 500 mensen door één besmet paardenkarkas. Ook (ijs)berenvlees en walvissenvlees (Siberië, Canada) zorgde recent voor uitbraken van trichinellose.
Ziekteverschijnselen dier
Varkens worden veelal besmet door het eten van geïnfecteerde ratten of door het eten van vleesresten (maar dat is verboden in Nederland). De infectie verloopt bij varkens zonder symptomen.
Ziekteverschijnselen mens
Wanneer mensen besmet vlees met infectieuze larven binnen krijgen, ontwikkelen de larven zich in de dunne darm van de mens tot worm. De irritatie die het binnendringen van de wormen in het darmslijmvlies veroorzaakt zorgt voor misselijkheid, braken en diarree. Tijdens de trektocht die de larven maken om vanuit de darm naar de spieren te gaan, komen er allerlei irriterende en allergene stoffen vrij in het bloed. Dit kan zorgen voor het ontstaan van kleine puntbloedinkjes onder de nagels en aan de binnenzijde van de oogleden. Daarnaast ontstaan er ontstekingen op de plaatsen waar de larven zich inkapselen in een cyste. Dit leidt tot verschijnselen als koorts, oedeem, hoofdpijn, vergrote en pijnlijke lymfknopen, huiduitslag, bronchitis en verzwakte, erg pijnlijke spieren.
De periode tussen de besmetting en het optreden van verschijnselen is gemiddeld ongeveer tien dagen, maar varieert enorm, van één tot 40 dagen, afhankelijk van de hoeveelheid larven die men binnen gekregen heeft. Afhankelijk van de hoeveelheid larven variëren ook de symptomen. De ziekte kan goed ongemerkt voorbij gaan, of verward worden met andere ziektes of een griepje. Soms overlijdt de patiënt door uitputting, longontsteking of hartproblemen vier tot acht weken na de besmetting. Het sterftepercentage varieert van 0 tot 35 procent van de besmettingen, maar is in het algemeen minder dan 1 procent. Na jaren (soms pas na 5 jaar) kan verkalking optreden van de cystewand en afsterving van de larven. Zo kan de mens ook een chronische vorm van trichinellose overhouden, die gepaard gaat met spierpijn.
Meer informatie
Scabiës of schurft is een besmettelijke huidaandoening die wordt veroorzaakt door de schurftmijt. Schurft is goed te behandelen met een speciale crème.
Wat is schurft?
Scabiës of schurft is een besmettelijke aandoening die wordt veroorzaakt door een klein beestje, de schurftmijt. Dit beestje is niet met het blote oog te zien. De mijt graaft gangetjes oppervlakkig in de huid en legt daar haar eitjes. Een van de belangrijkste klachten bij scabiës is jeuk door een allergische reactie op de mijt. Scabiës gaat niet vanzelf over. Gerichte behandeling is daarom belangrijk. Oók om te voorkomen dat de klachten uitbreiden en anderen besmet raken.
Ziekteverschijnselen
Een van de belangrijkste verschijnselen is toenemende jeuk. Die kan over het hele lichaam voorkomen en geeft vooral last als het warm is en 's nachts. Op de huid kunnen blaasjes en rode bultjes ontstaan, bijvoorbeeld tussen de vingers, polsen en voeten. Soms zijn de gangetjes die de mijt in de huid heeft gegraven als rode streepjes zichtbaar. Alleen bij kleine kinderen tot 4 jaar kunnen de verschijnselen ook optreden op de hoofdhuid. De eerste keer dat iemand besmet raakt, duurt het 2 tot 6 weken voordat verschijnselen optreden. Bij een volgende besmetting treedt de jeuk al na een paar dagen op.
Besmetting
Besmetting kan plaatsvinden door langdurig (15 minuten of langer) of regelmatig intensief lichamelijk contact met iemand die schurft heeft. Zoals bij lichamelijke verzorging, seksueel contact of door gezamenlijk gebruik van bed, kleding, verkleedkleren en knuffelbeesten. Iemand met schurft is besmettelijk zolang er mijten en eitjes van mijten in de huid aanwezig zijn. 12 uur na een effectieve behandeling is schurft niet meer besmettelijk.
Schurft? Behandel samen en precies!
Patiëntervaring scabies
Keelhorsels
Er wordt onderscheid gemaakt tussen de huidvlieg en de keelhorsels.
Huidmade-vliegjes
• De 11 mm grote, harige, harige botvliegen zijn parasieten van zoogdieren, vooral hoefdieren, die in de vroege zomer en midzomer als volwassen, geslachtsrijpe vliegen zwermen. Gedurende deze tijd leggen de gepaarde vrouwtjes hun eieren in de vacht van tussengastheren; elke soort is gespecialiseerd in één gastheersoort: bijvoorbeeld Hypoderma diana legthun eieren in de vacht van reeën. Na een paar dagen komen de larven uit deze eieren, boren in de huid van het gastdier en groeien daar.
Vanaf december/januari zijn de ontstoken, gedeeltelijk etterende bultjes duidelijk te zien onder de epidermis op het opgejaagde, gepelde stuk. Deze parasietenplaag beïnvloedt het algemene welzijn van het geïnfecteerde wild, dat ook merkbaar is in gewichtsverlies en uiteindelijk leidt tot een vermindering van wildvlees. Met name aan de vleeszijde van de rug zijn ook de gaten te zien die de Dassella-larven gebruiken om te ademen, waardoor ze onbruikbaar zijn voor gebruik. Na groei en twee stadia van rui verlaten de nu 2,5 cm lange larven meestal in april het gastlichaam via hun boorgat, verpoppen zich op de grond en meestal komen in mei/begin juni de geslachtsrijpe horzels uit. De vrouwtjes van het geslacht Hypoderma, dat ook runderen, schapen en paarden infecteert, kunnen onmiddellijk na het uitkomen paren en kunnen na 1 uur 500-600 eieren leggen.
 Keelhorsels
Keelhorsels
De keelhorsel is een hommelachtige vlieg, ongeveer 16 mm groot, die zwermt van juni tot augustus. Gedurende deze tijd leggen de gepaarde vrouwtjes hun larven in de neusholte van hoefdieren; bijvoorbeeld Cephemonia stimulator in de neusholte van reeën.
De ongeveer 1 mm grote larven migreren geleidelijk naar de nasopharynx-keelholte, waar ze in de loop van een jaar tot 3 cm grote larven groeien. Deze toename in grootte heeft invloed op de ademhaling van het getroffen dier; Dit kan een groot obstakel zijn voor het getroffen dier, vooral bij snelle bewegingen, bijvoorbeeld bij het vluchten. Na een jaar verlaten de larven hun gastheer via hun neus, vallen op de grond en verpoppen zich. Na 23 tot 42 dagen komt de volwassen keelhorsels uit deze poppen, paren en begint de parasietcyclus opnieuw.
Alaria is een geslacht van platwormen of trematoden in de familie Diplostomidae .
Alaria is een geslacht van kleine parasitaire wormen van ongeveer 2–6 mm lang en ongeveer 2 mm breed. Het wordt meestal aangetroffen in de dunne darm van honden, katten of wilde carnivoren. Het wordt het meest aangetroffen in Europa, Azië en Amerika. Het lichaam bestaat uit twee gevormde delen: de voorkant, die plat is, en de achterkant, die conisch tot cilindrisch is. Soorten Alaria hebben twee sukkels, de orale en de ventrale. Ze hebben maar één opening, de mond. Ze zijn tweeslachtig spierbloedzuiger is een tussenstadium (mesocercaria) van de parasitaire zuigworm
Alaria alaria , die bij toeval werd ontdekt tijdens routinematige vleeshygiëne- onderzoeken bij wilde zwijnen.
Alaria alata is een darmparasiet bij vossen en wasbeerhonden , waarvan de eieren worden uitgescheiden met de uitwerpselen van deze gastheerdieren. In gebieden dicht bij het water worden de eieren van waterslakken met het voedsel opgenomen en ontwikkelen ze zich tot larven (cercariae), die vervolgens deze eerste tussengastheer verlaten en kikkervisjes binnendringen.
De mesocercariae ontwikkelen zich in deze tweede tussengastheer. De parasietcyclus sluit wanneer een definitieve gastheer, bijvoorbeeld een wasbeerhond, deze mesocercaria met de prooi opneemt en dit tweede larvale stadium ontwikkelt zich tot een volwassen worm in zijn darmen. Worden slakken met cercariële stadia in wilde zwijnen. Wanneer ze worden gegeten, ontwikkelen deze larven zich tot mesocercaria bij de wilde zwijnen, die zich hechten aan het spierweefsel en vervolgens worden aangeduid als de spierbloedzuigers van Duncker.
Als rauwe vleesproducten die met larven zijn besmet, door mensen worden geconsumeerd, doorboren de mesocercaria de menselijke darmwand en worden ze weefselschadelijke zwervende larven. Deze ziekte staat dan bekend als larvale alariosis en kan bijvoorbeeld leiden tot blindheid.
Hondsdolheid, ook wel rabiës genoemd, is een dodelijke infectieziekte die wordt veroorzaakt door een virus. Hondsdolheid kan via een beet, krab of lik van een geïnfecteerd dier overgedragen worden op mensen. Infectie leidt tot zenuwverschijnselen. In Nederland komen infecties met deze ziekte bijna nooit voor, meestal gaat het om patiënten die het virus in het buitenland hebben opgelopen.
Wat is hondsdolheid?
Rabiës, ook wel hondsdolheid genoemd, wordt veroorzaakt door een virus. U kunt besmet raken via een beet, krab of lik van een geïnfecteerd dier. Infectie is in veel gevallen dodelijk. Rabiës komt bijna overal in de wereld voor, maar de kans om de ziekte in Nederland te krijgen is klein.
Wat zijn symptomen van hondsdolheid?
De ziekte begint meestal met klachten zoals rillingen, koorts, braken en hoofdpijn.
Daarna volgen andere klachten:
- kramp in de spieren die steeds erger wordt,
- stuipen: bij een stuip begint het hele lichaam te schokken,
- verlamming,
- problemen met slikken,
- problemen met ademen,
- soms wordt iemand met rabiës bang voor water.
Uiteindelijk leiden complicaties zoals slik- en ademhalingsproblemen tot de dood.
De tijd tussen het besmet raken en ziek worden duurt meestal tussen de 20 tot 90 dagen.
Hoe kunt u besmet raken?
Het rabiësvirus komt vooral voor bij honden, vleermuizen, vossen en katten. Het virus kan via het speeksel van een dier in het lichaam komen door een beet, krab of lik. Er is geen kans om rabiës op te lopen door contact met urine, ontlasting of bloed van een mens of dier die met rabiës besmet is.
Is hondsdolheid te behandelen?
Na een verwonding kan behandeling voorkomen dat het virus in het zenuwstelsel terecht komt. Deze preventieve behandeling kan alleen gegeven worden voordat er ziekteverschijnselen zijn. Een onbehandelde rabiësinfectie is altijd dodelijk. Vaccinatie kan verstrekt worden aan risicogroepen zoals mensen die veelvuldig werken met vleermuizen of specifieke groepen reizigers naar gebieden waar rabiës veel voorkomt.
Hoe vaak komt hondsdolheid voor?
Wereldwijd overlijden elk jaar zo'n 50.000 mensen aan de ziekte. In Nederland komt de ziekte echter zelden voor. De afgelopen 40 jaar zijn er in Nederland 5 mensen overleden door hondsdolheid . Al deze patiënten raakten besmet in het buitenland. In West-Europa wordt een minder besmettelijke variant van het rabiësvirus vaak in vleermuizen gevonden. Dit leidt zelden tot besmetting bij mensen.
Wat is hondsdolheid?
Hondsdolheid
Ervaringsvideo hondsdolheid
Vrijwaring en bestrijding van de ziekte van Aujeszky is een taak die in Nederland door de overheid wordt uitgevoerd. Wageningen Bioveterinary Research ondersteunt de overheid in de uitvoering van deze taken.
De ziekte van Aujeszky is een zeer besmettelijke virusziekte die grote economische schade kan veroorzaken in de varkenshouderij. Het wordt veroorzaakt door een herpesvirus, meer specifiek het suid herpesvirus 1.
De gastheer
Varkens zijn verreweg de belangrijkste gastheren van het virus. Dat geldt zowel voor gedomesticeerde varkens als wilde zwijnen. Vrijwel alle andere zoogdieren, zowel in het wild als gehouden als huisdier kunnen ook besmet raken. Denk daarbij vooral aan runderen, schapen, honden en katten die in de buurt van besmette varkens leven. Deze andere diersoorten raken eigenlijk altijd besmet door direct of indirect contact met varkens, waarna de ziekte vrijwel onvermijdelijk leidt tot de dood. Er is geen behandeling mogelijk. Er zijn ooit één of twee gevallen beschreven van paarden die besmet zijn geraakt, maar over het algemeen worden paarden beschouwd als praktisch ongevoelig voor de ziekte. Mensen en mensapen zijn helemaal ongevoelig voor het virus.
Ziekte van Aujeszky in Nederland
Nederland is al rond 1980 begonnen met het uitroeien van de ziekte. Er is een goed vaccin beschikbaar en Nederland is sinds 2009 officieel gevrijwaard van de ziekte. De Nederlandse varkenssector blijft alert op signalen, en er draait een monitoringsprogramma voor varkens en wilde zwijnen. Dit is belangrijk, want de Ziekte van Aujeszky is nog wel actief in Europa. De afgelopen jaren waren er kleine uitbraken in Duitsland en Frankrijk, en werd het virus onder andere in België en Duitsland in wilde zwijnenpopulaties gevonden. Ook zeer recent, in 2019, werden in Zuid-Frankrijk enkele varkensbedrijven getroffen. Gelukkig konden deze uitbraken snel worden ingedamd.
Het virus
De eerste beschrijvingen van een ziekte die waarschijnlijk de ziekte van Aujeszky is geweest, dateren van 1813. In 1902 was het de Hongaar Aládar Aujeszky die de eerste wetenschappelijke bewijzen leverde dat ziekteverschijnselen bij verschillende diersoorten eenzelfde oorzaak hadden. Niet veel later werd vastgesteld dat het om een virus ging en dat werd vernoemd naar de Hongaar. Vooral in de Engelstalige landen is de ziekte ook wel bekend als pseudorabiës en het virus dan dus als pseudorabiës virus.
Varkenspest is een bijzonder ernstige varkensziekte, waarbij zowel dierwelzijn als de economie belangrijke schade lijden. De bijzonder besmettelijke ziekte wordt veroorzaakt door een virus. Schade door varkenspest ontstaat door een hoge uitval en slechte groei, maar vooral door verplichte ruimingen, exportbeperkingen en vervoersverboden voor het getroffen gebied. Ook de psychische impact bij betrokkenen is groot.
Klassieke Varkenspest is een meldingsplichtige ziekte ingevolge artikel 15 van de Gezondheids- en Welzijnsziekte voor Dieren. Elke klinische verdenking moet worden gemeld bij de NVWA via het Centraal meldpunt Dierziekten (0800-0488). Bij afhandeling van verdenkingen en bij de bestrijding zijn de NVWA draaiboeken uitgangspunt en zijn de dan geldende regelgeving en de instructie van NVWA leidend.
Verschijnselen
De ziekte uit zich door koorts; de biggen en vleesvarkens worden sloom en kruipen vaak op elkaar. In het acute stadium zijn vaak puntbloedingen te zien in o.a. de huid. Oudere vleesvarkens of opfokzeugen worden vaak slap en kunnen zich bij opjagen zwalkend door de stal bewegen. Varkens hebben vaak een oogslijmvliesontstekingen (zwarte randen om de ogen en traanstrepen), niet te stoppen diarree na meestal eerst een verstopping en longontsteking.
Bij zeugen kunnen naast bovengenoemde verschijnselen ook abortus, te kleine tomen, mummificatie en geboorte van trilbiggen voorkomen. Bij zeugen kan het beruchte Carrier Sow Syndroom na een (onopgemerkte) varkenspestuitbraak optreden. Hierbij kunnen biggen, afkomstig uit een besmette drachtige zeug, maanden na de geboorte het varkenspestvirus uitscheiden en de ziekte veroorzaken bij andere varkens.
Oorzaak
Schade
Afrikaanse varkenspest (AVP) is een besmettelijke virusziekte bij gedomesticeerde varkens en andere varkensachtigen, zoals het wrattenzwijn en het boszwijn.
Opmars Afrikaanse varkenspest
De ziekte komt oorspronkelijk uit Afrika. Sinds 2007 is de ziekte bezig aan een opmars via o.a. de Kaukasus, Rusland en de Oekraïne richting de Europese Unie. Sinds 2014 komt de ziekte voor in meerdere EU-landen. In september 2018 maakte het virus een grote sprong en raakten honderden wilde zwijnen in ons buurland België geïnfecteerd.
Naast Azië, zijn vooral in Polen en Roemenië veel uitbraken. In september 2020 is het eerste geval van de ziekte in Duitsland ontdekt.
In 2019 lag het aantal AVP-haarden in Europa onder wilde zwijnen en gehouden varkens bij elkaar opgeteld op 8.315 (bron: Europese Commissie).
Besmetting met het virus
Besmetting kan plaatsvinden door direct contact tussen varkens of zwijnen, maar ook bijvoorbeeld via zachte teken in (sub)tropische regio’s, via besmette materialen of besmet voer. Er zijn geen aanwijzingen dat Afrikaanse varkenspest gevaarlijk is voor de mens.

Snelle opsporing is essentieel
Om Afrikaanse varkenspest in de kiem te smoren, is een snelle opsporing van een eerste nieuwe uitbraak essentieel. Het ziektebeeld kan veel lijken op dat van klassieke varkenspest: koorts, slappe varkens, gebrek aan eetlust, ontstoken oogslijmvliezen, rode huid, (bloederige) diarree en braken. Voor de diagnose zijn testen in het laboratorium noodzakelijk.
Rol Wageningen University & Research
Vrijwaring en bestrijding van Afrikaanse varkenspest is een taak die in Nederland door de overheid wordt uitgevoerd. Diagnostiek, advisering en training zijn de kerntaken die Wageningen Bioveterinary Research daarin heeft als zelfstandige organisatie. Om deze taken goed uit te kunnen voeren is voortdurend onderhoud en uitbreiding van expertise noodzakelijk. Onder andere in de vorm van onderzoek gerelateerd aan de kerntaken. Ook kunnen we testen of desinfectiemiddelen goed werken tegen AVP.
Verdenking Afrikaanse varkenspest?
Het snel opsporen van een besmetting met Afrikaanse varkenspest (AVP) is cruciaal om de schade voor de Nederlandse varkenshouderij beperkt te houden. Het is de varkenshouder die zijn varkens dagelijks ziet en als eerste kan opmerken dat er iets aan de hand is. De varkenshouder kan dan, meestal in overleg met zijn dierenarts, kiezen uit een aantal mogelijke vervolgstappen.

Mond-en-klauwzeer (MKZ)
Mond-en-klauwzeer is een zeer besmettelijke en ernstige virusziekte die zich razendsnel kan verspreiden. MKZ komt voor bij evenhoevige dieren: runderen, varkens, schapen, geiten en ook bij wilde zwijnen, herten, reeën en sommige dierentuindieren.
Kameelachtigen zijn minder gevoelig. Het virus is onschadelijk voor bijvoorbeeld paarden, honden, katten en pluimvee.
Verspreiding en gevolgen
Het mond-en-klauwzeer virus kan zich verspreiden via speeksel, melk, mest en urine van besmette dieren, via mensen, dieren en materialen die in contact geweest zijn met besmette dieren en ook via de lucht. Besmette volwassen dieren zullen in het algemeen niet sterven aan de ziekte, maar bij jonge dieren komen soms sterftepercentages voor van 100%. In 2001 brak er een epidemie uit in Europa. In Nederland werden 26 bedrijven besmet verklaard. Er is toen besloten om op grote schaal preventief te ruimen.
Ongevaarlijk voor mensen
De ziekte is niet gevaarlijk voor de mens. Besmetting bij de mens is uiterst zeldzaam en alleen mogelijk door contact met besmet vee, het drinken van besmette, rauwe (ongepasteuriseerde) melk of het eten van besmet, rauw vlees. Besmetting veroorzaakt bij de mens lichte ziekteverschijnselen in de vorm van pijnloze blaasjes rondom de mond die snel en vanzelf weer overgaan. Mensen kunnen wel enkele dagen drager zijn van het virus en het virus op die manier verspreiden.
Er bestaat bij mensen wel een ziekte die erop lijkt, namelijk hand-, voet- en mondziekte (HVM). Deze ziekte komt voor bij kinderen en jonge mensen, maar is een andere ziekte dan MKZ.
Vaccin voor dieren beschikbaar
Er zijn geen geneesmiddelen. De meeste dieren herstellen na verloop van tijd, doorgaans binnen enkele weken vanzelf van mond-en-klauwzeer. Echter, secundaire infecties kunnen voor blijvende schade zorgen. Ter preventie kan tegen MKZ gevaccineerd worden. Het virus komt voor in een groot aantal verschillende (sub)typen.
Evenhoevigen in Nederland
Op de Nederlandse boerderijen zijn circa 19 miljoen evenhoevigen aanwezig. Het totale aantal evenhoevigen in Nederland is onbekend. Naast de dieren op landbouwbedrijven worden evenhoevigen gehouden door hobbyisten. Bovendien komen ze voor in dierentuinen en op kinderboerderijen, en in het wild.
Honden en marterachtige dieren zijn bijzonder vatbaar voor het hondenziekte-virus.
Bij het jagen is er dus een besmettingsgevaar voor de ongevaccineerde jachthond. Dit mag echter niet gebeuren met een verantwoordelijke hondengeleider, aangezien honden regelmatig worden ingeënt tegen hondenziekte en hondsdolheid, meestal in de vorm van een combinatievaccinatie.
Het hondenziekte-virus kan enkele dagen in de omgeving overleven en wordt overgedragen door contact met zieke dieren en hun excreties (urine, uitwerpselen, nasale afscheidingen, enz.).
De virussen die zijn binnengedrongen, vermenigvuldigen zich in de keel en de lymfeklieren van de luchtwegen, vallen ook de slijmvliezen van het spijsverterings- en geslachtsorgaan aan en dringen ook het zenuwstelsel binnen, wat tot verlamming leidt; als vitale spierdelen worden aangetast, zoals de ademhalingsspieren, leidt dit tot de dood van het zieke dier.
Sommige individuen hebben echter een sterk immuunsysteem, dat dan merkbaar wordt in een milder verloop van hondenziekte.
Meer informatie op:
Vogelgriep, ook wel aviaire influenza of vogelpest genoemd, wordt veroorzaakt door griepvirussen. Vogelgriep is zeer besmettelijk voor pluimvee (kippen, eenden en kalkoenen) en wilde watervogels. Wereldwijd komen er verschillende vogelgriepvirussen voor.
Wat is vogelgriep?
Vogelgriep is een besmettelijke ziekte die bij pluimvee (zoals kippen of kalkoenen) en andere vogelsoorten (zoals duiven en zwanen) voorkomt. Vogelgriep is de verzamelnaam voor een ziektebeeld dat veel verschillende griepvirussen veroorzaakt. In zeldzame gevallen kunnen sommige virustypen overgaan van dier naar mens. Dit gebeurt alleen bij direct en intensief contact tussen besmette vogels en mensen.
Wat zijn de klachten van vogelgriep bij mensen?
Mensen die ziek worden van vogelgriep krijgen dezelfde symptomen als bij een gewone wintergriep: koorts, hoofdpijn, spierpijn, hoest of conjunctivitis (oogontsteking). De ziekte verloopt meestal mild, maar vooral in Azië zijn er verschillende typen vogelgriepvirus die bij mensen heel ernstig kunnen verlopen.
Wat zijn de klachten van vogelgriep bij dieren?
Na infectie worden pluimvee of vogels snel ziek. Vaak al binnen enkele uren tot 3 dagen. De eerste klachten zijn:
- algehele duidelijke sloomheid
- de dieren maken geen geluid meer.
In een later stadium zijn onder andere de volgende klachten bij deze dieren te zien:
- ademhalingsproblemen
- diarree
- oogontstekingen
- plotselinge sterfte
Meer informatie over vogelgriep (NVWA Nederlandse Voedsel- en Warenautoriteit )
Hoe kan je vogelgriep voorkomen?
In zeldzame gevallen kunnen vogelgriepvirussen overgaan van dier naar mens. Als een vogelgriepvirus leidt tot ernstige ziekteverschijnselen bij dieren, wordt overwogen om mensen die nauw contact hebben met besmette dieren virusremmers aan te bieden. Deze medicijnen verkleinen de kans dat mensen vogelgriep krijgen. Er bestaat geen specifiek vaccin voor mensen tegen vogelgriep.
Hoe vaak komt er vogelgriep voor?
Ieder jaar wordt zo nu en dan vogelgriep vastgesteld bij een pluimveebedrijf in Nederland. Meestal is er sprake van een vogelgriepvirus dat niet leidt tot ernstige ziekte bij dieren (laagpathogene vogelgriep).
Myxomatose is een ernstige konijnenziekte. Ze wordt verspreid door vectoren (dragers) zoals muggen, konijnenvlooien en onderlinge besmetting via bijvoorbeeld contact, urine of andere virus-houdende lichaamsvloeistoffen. De ziekte kent een tweejaarlijkse piek in de zomermaanden. Konijnenfokkers vrezen de besmetting, vaccinatie is echter mogelijk.
 Oorsprong
Oorsprong
Het myxomavirus behoort tot de pokkenvirussen (familie poxviridae, genus Leporipoxvirus). Het komt van nature voor bij het Braziliaans konijn (Sylvilagus brasiliensis), waarbij het echter slechts milde ziekteverschijnselen veroorzaakt. Het virus is ook aangetroffen bij het Californische Bachmankonijn (Sylvilagus bachmani).
Symptomen
De oorspronkelijke vorm van myxomatose gaf een sterfte van meer dan 90% en het ziektebeeld was goed te herkennen. Het begon met vlekken in de oren die zich ontwikkelden tot tumoren op de kop en rond de geslachtsorganen. De konijnen ontwikkelden bindvliesontsteking die kon leiden tot blindheid en ontwikkelden koorts, werden lusteloos en verloren hun eetlust. Vaak ontwikkelden zich secundaire infecties, die longontsteking konden veroorzaken. Het konijn overleed meestal aan de ziekte zelf of aan secundaire infecties, bovendien zijn zieke of blinde konijnen makkelijke prooien voor roofdieren.
De laatste jaren heeft de ziekte een ander karakter aangenomen, veel minder typisch en minder dodelijk. Omdat het ook minder herkenbaar is wordt vaak te laat ingegrepen. De eerste week vertonen de aangetaste konijnen alle tekenen van "snot", een pasteurellabesmetting. Het begint met rood-omrande, maar niet-tranende ogen. Daarna begint het konijn te niezen waardoor men denkt aan snot. Pas de tweede week beginnen de myxomatose-tumoren zich te ontwikkelen. Deze vorm van de ziekte, ook wel de wildvorm genoemd, is ook overdraagbaar van konijn op konijn zonder de tussenkomst van stekende insecten. Hazen zijn resistent voor de ziekte maar kunnen deze wel overdragen. Doordat de ziekte minder dodelijk werd, maar ook omdat de konijnen resistentie tegen de ziekte ontwikkelden namen de sterftecijfers af.
Hoewel er vaccinatie mogelijk is bestaat er geen behandeling tegen myxomatose. Men kan slechts palliatieve zorg bieden in de hoop dat het konijn de ziekte zelf de baas wordt en overleeft. In praktijk worden konijnen met myxomatose door dierenartsen geëuthaniseerd om hun lijden te beëindigen.
Opzettelijke verspreiding
De ziekte is meermaals ingezet om de konijnenpopulatie te reduceren. Het succes hiervan is omstreden omdat resistente konijnen de ziekte overleven en zich voortplanten, waardoor een resistente populatie ontstaat. Bovendien werd de ziekte in de loop der jaren minder dodelijk. Het virus bleef verder de konijnen van konijnenfokkers en huisdierenbezitters treffen die vaak niet de resistentie hadden die wilde konijnenpopulaties hadden opgebouwd.
In Australië waren konijnen die er door de mens waren geïntroduceerd en geen natuurlijke vijanden hadden, een ware plaag geworden die het land kaalvraten. In 1938 werden de eerste proeven met het virus in Australië gedaan, waarna het virus met opzet werd verspreid en in 1953 een ware epidemie veroorzaakte. De konijnenpopulatie daalde van 600 naar 100 miljoen in twee jaar. Door toenemende resistentie kon de populatie zich echter herstellen.
Op 14 juni 1952 introduceerde Dr. Paul Armand Delille, een arts in Frankrijk, het virus in Europa vanuit een laboratorium in Rio de Janeiro. Hij had last van konijnen op zijn omheinde landgoed. Het virus heeft zich van daaruit over Europa verspreid, volgens Delille zelf doordat stropers van zijn landgoed geïnfecteerde dieren hadden meegenomen, maar natuurlijke verspreiding van de ziekte is waarschijnlijker. In enkele jaren was het gehele Europese continent besmet en werd de wilde konijnenpopulatie gedecimeerd. In Nederland werd het eerste zieke konijn gesignaleerd in september 1953.[1] De komst van de ziekte werd algemeen als onwelkom gezien.
In 1953 werd de Britse konijnenpopulatie opzettelijk besmet door zieke konijnen op verschillende locaties in het land vrij te laten. 99% van de Britse konijnen stierf, maar nadien herstelde de populatie zich.
Het jaar daarop, 1954, werd de ziekte opzettelijk in Ierland geïntroduceerd door Ierse konijnen in te wrijven met de huid van een aan myxomatose gestorven Brits konijn en ze vervolgens vrij te laten. Binnen enkele jaren was de hele Ierse konijnenpopulatie besmet.
Elk jaar worden ruim 1 miljoen mensen door een teek gebeten. Ongeveer 2 op de 100 mensen krijgen de ziekte van Lyme na een tekenbeet, zo’n 27.000 mensen per jaar. Per jaar zijn er 1000 tot 2500 mensen die langdurig klachten houden.
Wat is de ziekte van Lyme?
De ziekte van Lyme wordt veroorzaakt door de bacterie Borrelia burgdorferi. De ziekte van Lyme kun je via de beet van een besmette teek oplopen. De teek wordt besmet als hij bloed zuigt bij kleine (knaag)dieren of vogels die de bacterie bij zich kunnen dragen. Wanneer een teek later bloed van mensen zuigt, kan de bacterie op de mens overgedragen worden. Ongeveer 1 op de 5 teken draagt de bacterie bij zich.
Ziekte van Lyme
Ziekteverschijnselen ziekte van Lyme
Het ziektebeeld van de ziekte van Lyme is wisselend. Niet iedereen krijgt dezelfde klachten. De ziekte van Lyme kan zich uiten in de volgende klachten:
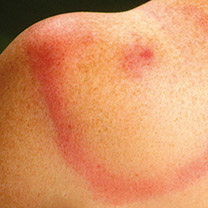
- Een verkleuring van de huid op de plek van de tekenbeet, die groter wordt. Deze kan tot drie maanden na een tekenbeet verschijnen. De verkleuring kan verschillende verschijniningsvormen hebben. Hieronder staan twee voorbeelden. Meer voorbeelden staan op www.tekenradar.nl.
- Koorts en eventueel spier- en gewrichtspijn, in de eerste weken na een tekenbeet.
- Soms kunnen gewrichtsklachten, huidklachten, zenuwklachten of hartklachten ontstaan. Dat kan gebeuren als de vroege klachten van de ziekte van Lyme niet behandeld zijn met antibiotica. Maar deze klachten zijn soms ook een eerste uiting van de ziekte.
Zowel de vroege als de latere stadia zijn te behandelen met antibiotica, maar in een later stadium kan al wel schade zijn ontstaan door de ontsteking. Daarom is het belangrijk om contact op te nemen met de huisarts met deze klachten.
Soms kunnen mensen besmet raken zonder dat ze de huiduitslag hebben gezien. Ook wordt een tekenbeet regelmatig over het hoofd gezien. Goed controleren op teken na bezoek aan het groen is daarom erg belangrijk.
Verschillende vormen van de huiduitslag bij besmetting met de Lymebacterie. De huiduitslag kan er uit zien als een ring, maar ook als een egaal gekleurde vlek.
Behandeling ziekte van Lyme
Om de diagnose voor de ziekte van Lyme vast te stellen beoordelen artsen allereerst de gezondheidsklachten van de patiënt, daarnaast de ziektegeschiedenis en het gedrag van de patiënt (bijvoorbeeld of de patiënt grote kans heeft om tekenbeten op te lopen doordat hij veel in de natuur is). En als derde kijkt de arts naar de bloedwaarden. Deze gecombineerde methode is de beste manier om de ziekte van Lyme vast te stellen. Dit is beschreven in de CBO-richtlijn Lymeziekte.
De ziekte van Lyme is te behandelen met antibiotica. Hoe eerder de ziekte wordt opgemerkt, hoe beter de behandeling zal aanslaan. Het is daarom belangrijk dat u aan uw huisarts meldt dat u door een teek gebeten bent als u binnen 3 maanden na de beet gezondheidsklachten krijgt.
De behandeling kan per patiënt met de ziekte van Lyme verschillen. Om te bepalen welke behandeling wanneer gepast is, werd in 2013 een landelijke richtlijn geschreven (CBO-richtlijn Lymeziekte). Meer informatie voor huisartsen
Behandeling zal in eerste instantie door de huisarts gebeuren. Als klachten blijven bestaan na behandeling met antibiotica, of er ontstaan nieuwe klachten ondanks behandeling met antibiotica, kan de huisarts de patiënt doorverwijzen naar een gespecialiseerd ziekenhuis.
Hoe vaak komt de ziekte van Lyme voor?
Elk jaar worden ruim 1 miljoen mensen door een teek gebeten. Ongeveer 2 op de 100 mensen krijgen de ziekte van Lyme na een tekenbeet, zo’n 27.000 mensen per jaar. De aard en de ernst van de klachten bij patiënten met de ziekte van Lyme zijn verschillend. Verreweg de meeste mensen die deze ziekte oplopen, krijgen een kenmerkende ring of vlek bij de plek van de tekenbeet. Jaarlijks krijgen daarnaast 1200 tot 1500 mensen gewrichtsklachten, huidklachten, zenuwklachten of hartklachten door de ziekte van Lyme. Van de 27.000 patiënten houden naar schatting 1000 tot 2500 mensen per jaar langdurig klachten. De verklaring daarvoor wordt onderzocht in het LymeProspect onderzoek.
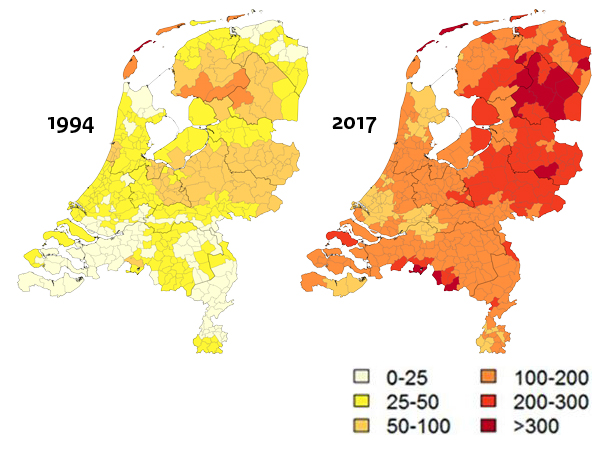
Aantal diagnoses erythema migrans per 100.000 inwoners in Nederland